Wiele tysięcy lat przed tym, nim naukowcy zrozumieli, że Ziemię zamieszkują niewidzialne dla naszego oka, maleńkie stworzenia, ludzie nauczyli się wykorzystywać działalność drobnoustrojów do własnych celów. Stało się to w momencie, w którym odkryto proces fermentacji i zaczęto wytwarzać takie produkty, jak ogórki kiszone, sery, kiełbasy czy jogurt. Mikroorganizmy wykorzystywała też nieświadomie medycyna ludowa: na przykład farmerzy skandynawscy leczyli chore bydło, dodając do paszy treść przeżutego żwacza pochodzącą od zdrowych krów. A kobiety na polskich wsiach wiedziały, że jogurt i zsiadłe mleko działają kojąco w przypadku niektórych biegunek albo uciążliwego zapalenia pochwy. W obu tych przypadkach skuteczność zabiegu polegała na zastępowaniu bakterii patogennych szczepami należącymi do naturalnej mikroflory organizmu.
W 1677 roku bakterie po raz pierwszy zobaczył przyjaciel słynnego holenderskiego malarza – Vermeera, amsterdamski kupiec bławatny Antonie van Leeuwenhoek. Leeuwenhoek był niezwykłym człowiekiem. Zajmował się sprzedażą sukna, ale jego zainteresowanie światem wybiegało daleko poza kwestie związane z handlem i przedsiębiorczością. Miał dziwne hobby: polerował i doskonalił soczewki służące do badania wyrobów sukienniczych. Tyle tylko, że same materiały dość szybko przestały go interesować, badał natomiast krople deszczu, grudki ziemi czy ludzką krew. W ten sposób, nie ruszając się z domu, odkrył rejony świata nieznane wcześniej ludzkości. Pierwszy mikroskop, jaki skonstruował, powiększał 270 razy. Obejrzał pod nim naczynia włosowate, czerwone ciałka krwi, plankton i w końcu bakterie. Listy zawierające ich szczegółowe opisy wraz z rysunkami, które przekazał angielskiemu Towarzystwu Królewskiemu, stanowią najstarszą dokumentację potwierdzającą istnienie drobnoustrojów, a datę ich wysłania przyjęto uważać za moment narodzin nowej dziedziny nauki – mikrobiologii.
Odkrycie, że przyczyną chorób takich jak gruźlica, dżuma czy tyfus, są bakterie, było wielkim przełomem w dziejach medycyny. W ciągu ostatnich 150 lat ludzie nauczyli się co raz lepiej rozumieć i kontrolować mikroby, dzięki czemu możliwe stało się leczenie śmiertelnych wcześniej infekcji. Kolejne badania pozwoliły na rozwój przemysłu, powstanie nowych technologii i produkcję wielu pożytecznych towarów. I w końcu to właśnie eksperymenty mikrobiologiczne doprowadziły do odkrycia cząsteczki DNA i późniejszego rozwoju genetyki.
Ponieważ drobnoustrojów nie widać gołym okiem, większość z nas rzadko myśli o ich istnieniu, poza momentami, kiedy choruje i musi udać się do lekarza po receptę na antybiotyk. Tymczasem spośród dziesiątek tysięcy znanych gatunków tylko koło stu stanowi dla nas realne zagrożenie. Organizm człowieka zawiera biliony nieszkodliwych, a wręcz pomocnych mikroorganizmów, zamieszkujących skórę, jamę ustną, przewód pokarmowy i narządy płciowe. Szacuje się, że na jedną ludzką komórkę przypada aż dziesięć bakteryjnych. W rzeczywistości nie jesteśmy wcale samowystarczalnym, sterylnym ustrojem, ale stanowimy jeden z bardziej skomplikowanych ekosystemów na naszej planecie.
Przez całe stulecia naukowcy koncentrowali się w swoich badaniach wyłącznie nad szkodliwością bakterii. Dopiero kilkadziesiąt lat temu dostrzeżono i w pełni doceniono ich pozytywną rolę. Mieszkające w nas mikroskopijne stworzenia nie stanowią zagrożenia dla życia, nie są też przypadkowym zanieczyszczeniem, ale istotnym składnikiem skomplikowanego systemu, który bez ich obecności nie mógłby działać prawidłowo.
Płód ludzki przebywa w sterylnym środowisku macicy i jest wolny od wszelkich mikrobów. Jednak już w momencie, gdy noworodek wydobywa się na świat przez kanał rodny matki, przejmuje od niej pierwsze bakterie. Późniejszy kontakt ze środowiskiem (jedzenie, picie, dotyk rąk dorosłego człowieka, kontakt z pościelą i innymi przedmiotami) powoduje, że grupa ta szybko poszerza się o nowe gatunki.
Każda z części ciała człowieka jest siedliskiem dla specyficznej mikropopulacji. Jej skład zależy od właściwości kolonizowanych miejsc, takich jak wilgotność, temperatura, dostęp tlenu czy pH. Na przykład w jelitach znajdziemy głównie beztlenowce, natomiast skórę czy jamę ustną zamieszkują przede wszystkim bakterie oddychające tlenem.
Istnieją oczywiście miejsca w naszym ciele całkowicie sterylne, w których obecność bakterii jest zawsze objawem patologicznym. Należą do nich m.in.: krew, moczowody, nerki, pęcherz, oskrzeliki czy pęcherzyki płucne. Natomiast mikroflora występująca naturalnie w innych narządach pełni funkcję ochronną: zajmuje miejsce i pobiera substancje odżywcze, które w przeciwnym wypadku mogłyby zostać wykorzystane przez groźne patogeny.
Skóra. Powierzchnia skóry jest sucha i składa się z obumarłych komórek. Nie stanowi więc szczególnie atrakcyjnego środowiska dla drobnoustrojów. Średnio można na niej znaleźć około tysiąca bakterii przypadających na 1 cm2, chociaż na głowie, pod pachami i w wydzielinach nosa znajduje się ich dużo więcej. Mikroflorę zewnętrznej powierzchni naszego ciała budują przede wszystkim oddychające tlenem ziarniaki – Staphylococcus epidermidis oraz żyjące wewnątrz porów i kanalików gruczołów łojowych beztlenowe pałeczki Propionibacterium acnes. Badania lekarskie wskazują, że P. acnes może być przyczyną trądziku – nieprzyjemnej przypadłości, która przysparza wielu kłopotów niektórym ludziom. Należy jednak pamiętać, że trądzik nie jest dolegliwością zagrażającą życiu ani prawidłowemu funkcjonowaniu całego organizmu, P. acnes zajmuje zaś miejsce i w ten sposób broni dostępu do skóry przed bakteriami chorobotwórczymi.
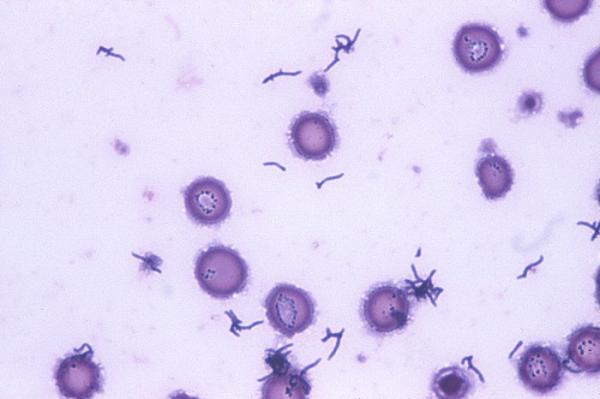
Propionibacterium acnes
Jama ustna. Większość drobnoustrojów znajdujących się na zębach to bakterie kwasu mlekowego, które kolonizują również wewnętrzną powierzchnię policzków i języka. Żyją przytwierdzone ściśle do podłoża, w przeciwnym razie ślina wymyłaby je natychmiast do przełyku i dalej do żołądka. Są to gatunki, które powodują próchnicę, dlatego należy ograniczać ich wzrost przy pomocy pasty i szczotki do zębów. Natomiast do przedstawicieli bakterii beztlenowych kolonizujących okolice przyzębia należą m.in. bakterie z rodziny Actinomyces, których komórki łącza się w kolonie do złudzenia przypominające grzybnie. Ta naturalna bakteryjna mikroflora, mimo że bywa szkodliwa dla naszych zębów, pełni również istotną funkcję, broniąc nas przed innymi lokatorami, którzy z chęcią zasiedliliby te ciepłe, wilgotne okolice.
W jamie ustnej występują nieliczne komórki drożdży. Zazwyczaj są nieszkodliwe, ale u osób leczonych antybiotykami mogą wywoływać choroby. Ich łagodnym przykładem są pleśniawki u małych dzieci, których naturalna mikroflora nie zdążyła się jeszcze w pełni rozwinąć. U dorosłych o bardzo obniżonej odporności ta niegroźna przypadłość może przyjąć formę poważnej infekcji ogólnej, kiedy drożdże przenikają do krwi i rozprzestrzeniają się po całym organizmie. Przed taką katastrofą strzegą nas maleńcy bakteryjni mieszkańcy okolic naszych ust.
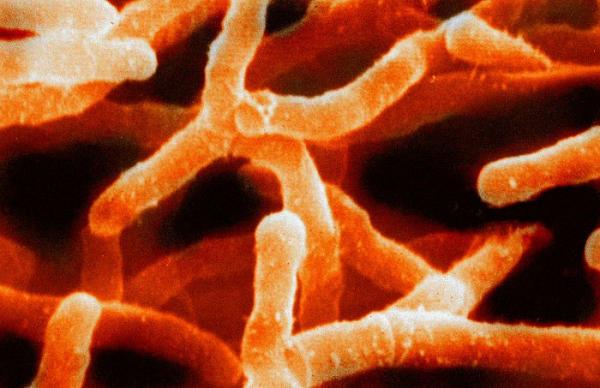
Actinomyces
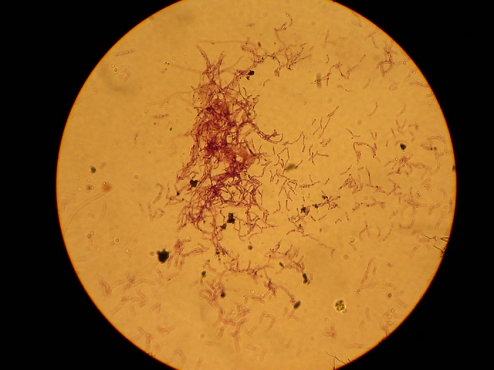
Żołądek. Przez lata naukowcy i lekarze uważali, że nie ma żadnych drobnoustrojów, które mogłyby przeżyć w tak kwaśnym środowisku (pH 1–2). Okazało się jednak, że niektóre mikroorganizmy nauczyły się chować w warstwie mucyny wyściełającej ściany żołądka. Jednym z nich jest głośna Helicobacter pylori, bakteria odpowiedzialna za powstawanie choroby wrzodowej. O tym, że przyczyną wrzodów może być mikrob, świat dowiedział się stosunkowo niedawno. Po tym odkryciu, dzięki stosowaniu odpowiednich leków, w ciągu kilku lat częstość występowania H. pylori w Stanach Zjednoczonych spadła o 50%.
Sprawa okazała się jednak dużo bardziej skomplikowana, niżby się z pozoru wydawało. Kolejne badania wskazują wyraźnie, że ta ambiwalentna bakteria może co prawda szkodzić człowiekowi, jednak z drugiej strony wydaje się potrzebna do prawidłowego działania naszego organizmu. U większości skolonizowanych przez nią osób wpływa na ilość wydzielania soków żołądkowych, dzięki czemu powstaje środowisko przyjazne zarówno dla bakterii, jak i dla człowieka. Jeśli gromadzi się zbyt dużo kwasu, H. pylori produkuje specjalne białka sygnalizujące żołądkowi, aby spowolnił działanie. Co więcej, wydaje się również wpływać na wydzielanie ludzkich hormonów regulujących apetyt i w ten sposób przyczynia się do ograniczenia otyłości.
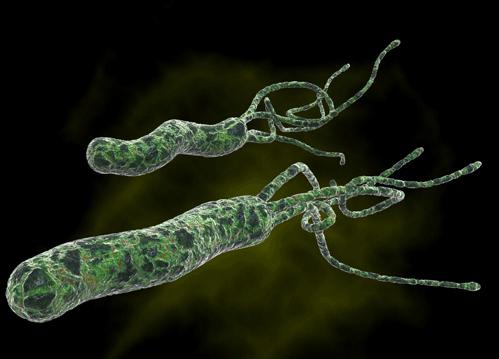
Helicobacter pylori (źródło: http://www.bioquell.com/technology/microbiology/helicobacter-pylori/)
Jelito cienkie. Większość bakterii zdecydowanie woli środowisko o odczynie obojętnym niż mocno kwaśnym. Dlatego wnętrze jelita jest dla nich miejscem znacznie dogodniejszym do wzrostu niż żołądek. Napotykają w nim jednak na inną przeszkodę – szybki przepływ treści, przez co są nieustannie wymywane z zajmowanych pozycji. Z tego powodu ilość bakterii przebywających w jelicie cienkim jest ograniczona. W największym zagęszczeniu występują w ostatnim odcinku, tuż przed jelitem grubym, gdzie ich stężenie wynosi 106 komórek/ml3. Wśród wielu innych gatunków znajdują się tu mikroby produkujące witaminę B12 – złożony związek organiczny niezbędny do produkcji erytrocytów, którego niedobór powoduje niedokrwistość.
Jelito cienkie to strategiczne miejsce, które filtruje wszystko, co spożywamy. Filtr ten stanowią ludzkie komórki nabłonkowe, ale również naturalna mikroflora przewodu pokarmowego. Jeśli mikroflora jest w równowadze, organizm skutecznie broni się przed patogenami. Jej osłabienie prowadzi do spadku odporności, a w konsekwencji do dolegliwości mogących przechodzić w stany chorobowe.
Okrężnica. Jest przystosowana do przechowywania mikroorganizmów, podobnie jak żwacz u bydła. Na każdy gram jej zawartości przypada aż 1012 drobnoustrojów. Żyją tu głównie bezwzględne beztlenowce, ale również znana wszystkim Escherichia coli, która w określonych warunkach może powodować biegunki o ostrym przebiegu. Normalnie pełni jednak funkcje ochronne, zajmując miejsce potencjalnie dostępne dla patogenów. W okrężnicy żyje również Bacteroides thetaiotaomicron, niezwykle ważna bakteria rozkładająca duże, złożone cukry na łatwo przyswajalną przez człowieka glukozę. A najnowsze badania wskazują, że jej krewniak – Bacteroides fragilis – ma niebagatelny wpływ na utrzymanie ludzkiego układu odpornościowego w stanie równowagi.
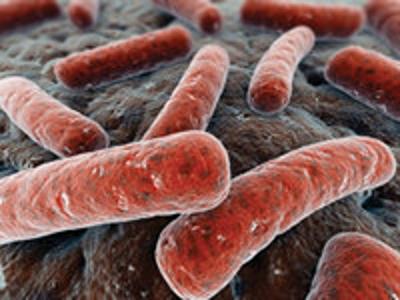
Bacteroides fragilis (źródło: http://www.nationalreviewofmedicine.com/issue/2008/07/5_advances_medicine_6.html)
Pochwa. Mikroflora pochwy jest dość zbliżona w składzie do tej w jamie ustnej. Dominują bakterie mlekowe wytwarzające nadtlenek wodoru, który z kolei ulega przekształceniu w reaktywny związek zwany rodnikiem ponadtlenkowym. Obecność tego związku w znacznym stopniu blokuje wzrost innych mikroorganizmów, dzięki czemu nie rozwijają się patogeny. Zmniejszenie liczby bakterii mlekowych, np. w wyniku terapii antybiotykowej, często prowadzi do infekcji drożdżowych.
W trakcie długotrwałego procesu ewolucji człowiek przystosował się do współżycia ze światem drobnoustrojów, które kolonizują jego ciało zarówno od zewnątrz, jak i od środka. Zdarzają się wśród nich takie, których obecność prowadzi do różnego rodzaju schorzeń, zwłaszcza jeśli przedostaną się do krwiobiegu czy innych sterylnych tkanek. Jednak znakomita większość pełni pożyteczne funkcje, z których rzadko zdajemy sobie sprawę. O tym, jak ważni są maleńcy lokatorzy naszego organizmu, przekonują się chorzy leczeni antybiotykami o szerokim zakresie działania, które niszczą naturalną florę bakteryjną. Taka terapia, choć często niezbędna, może prowadzić do awitaminozy, a w poważniejszych przypadkach nawet do zagrażających życiu grzybic płuc lub jelit.
Człowiek jest i pozostanie siedliskiem życia dla innych organizmów. Poruszamy się w morzu drobnoustrojów znajdujących się w glebie, powietrzu, na naszych ubraniach, w wodzie, którą pijemy i jedzeniu, które kupujemy w sklepach. Nie mamy wpływu na to, czy posiadamy mikroflorę, czy nie. Możemy za to nauczyć się utrzymywać ją w zdrowej równowadze i docenić korzyści, które płyną z jej obecności.
Literatura:
1. Abigail A. Salyers, Dixie D. Whitt, Mikrobiologia, PWN 2012.
2. I kto tu rządzi?, „Świat Nauki” 7 (251)

 Wspieraj
Wspieraj 

 Wspieraj
Wspieraj  Wydawnictwo
Wydawnictwo 
 Przekaż
Przekaż 

![Piotr Wójcik "Trumponomika [o ekonomii Donalda Trumpa]"](https://krytykapolityczna.pl/wp-content/uploads/2022/12/plomienie_trumponomika-okladka-171x267.jpg)

![Utracony kompas [o europejskiej lewicy]](https://krytykapolityczna.pl/wp-content/uploads/2026/03/plomienie_utracony_kompas-171x267.jpg)












Komentarze
Krytyka potrzebuje Twojego głosu. Dołącz do dyskusji. Komentarze mogą być moderowane.