Katarzyna Kowalewska: Nazywasz siebie prolajferką. Największa polska aborcjonistka – prolajferką? Co to znaczy?
Gizela Jagielska: Jestem za życiem. Specjalizacja z ginekologii i położnictwa jest szczególna, ponieważ opiekujemy się dwoma albo więcej pacjentami – kobietą ciężarną oraz płodem, płodami w jej brzuchu, czyli jej przyszłymi dziećmi. Leczymy ich oboje. Jednak kiedy musimy wybierać, to dla mnie zawsze na pierwszym miejscu będzie kobieta, a na drugim płód.
Przedstaw krótko swoje poglądy na aborcję.
Uważam, że aborcja powinna być dostępna na życzenie dla pacjentek do 24. tygodnia, czyli obecnej granicy przeżywalności. Aborcja po 24 tygodniu również powinna być możliwa, ale w przypadku zagrożenia zdrowia czy życia pacjentki lub w przypadku ciężkich wad płodu, które często można wykryć dopiero na późnym etapie.
A w przypadku wskazań psychiatrycznych do aborcji?
Prawdą jest, że w ostatnich latach znaczną część aborcji wykonałam na podstawie diagnozy specjalisty psychiatrii. Ale to nie jest tak, że przychodzi pacjentka w 35. tygodniu zdrowej ciąży i ma świstek od psychiatry, bo jej się znudziło być w ciąży. Nie spotykam pacjentek w zdrowych ciążach powyżej 24. tygodnia z zaświadczeniem, że ciąża zagraża ich zdrowiu psychicznemu. Pojawiają się za to pacjentki z ciężko uszkodzonymi płodami.
Nie dokonałabym aborcji z użyciem chlorku potasu w przypadku zdrowej ciąży pacjentki z zagrożeniem zdrowia psychicznego, na przykład w 35. tygodniu. Chociaż prawo tego nie zabrania, nie zrobiłabym tego. Mogłabym za to zakończyć ciążę przez wywołanie porodu lub cięcie cesarskie z założeniem, że kobieta zrzeka się praw do dziecka.
Czy aborcja jest świadczeniem NFZ-u?
Tak, istnieje cały katalog świadczeń aborcyjnych, łącznie z poronieniem sztucznie wywołanym czy podaniem chlorku potasu.
Czy na podstawie przesłanek medycznych można takie świadczenie otrzymać w gabinecie prywatnym?
Nie, to niezgodne z prawem. Gdyby było zgodne z prawem, kontynuowałabym pomaganie kobietom w ramach swojej własnej praktyki. Jednak obecnie w prawie polskim jest wyraźnie napisane, że aborcję dopuszcza się z przyczyn zagrożenia zdrowia życia matki właściwie na każdym etapie, ale tylko i wyłącznie w szpitalu.
Czy widzisz zasadność tego ograniczenia?
Jest ono zupełnie bez sensu. Zwracałam na to uwagę, gdy powstawały projekty dotyczące aborcji. W Polsce około 90 tys. pacjentek przerywa ciąże farmakologicznie. Na ten moment, jeśli aborcja na życzenie byłaby dostępna do 12. tygodnia, szpitale nie udźwignęłyby takiej ilości pacjentek, którym nie można wypisać recept i odesłać do domu, tylko trzeba je hospitalizować. Mimo że nie ma ku temu żadnych merytorycznych powodów i nie jest to praktykowane w innych krajach.
To jak powinna wyglądać sytuacja prawna?
Po pierwsze, potrzebujemy depenalizacji aborcji. Żeby nie ścigano osób, które udzieliły informacji pacjentce, w jaki sposób przerwać ciążę w innym kraju i tak dalej. Po drugie, aborcja powinna być dostępna na życzenie przynajmniej do 12. tygodnia ciąży, a potem przy zaistnieniu wskazań. Widzę zasadność powoływania konsylium lekarskiego w przypadku odkrycia wady w trzydziestym którymś tygodniu, jeżeli ktoś miałby taką potrzebę. Tylko ono powinno realnie działać, a nie skupiać się na przedłużaniu decyzji i robieniu wszystkiego, aby do aborcji nie doszło. A tak się niestety często działo.
Po trzecie, potrzebujemy organizacji opieki okołoaborcyjnej. Taki system istnieje w innych krajach, m.in. w Czechach i Wielkiej Brytanii. Należałoby zorganizować taki system wykonywania aborcji farmakologicznej w pierwszym trymestrze, żeby kobiety nie lądowały w szpitalach. Nie ma takiej potrzeby.
Ministerstwo chce wprowadzić rozporządzenie, żeby kobiety mogły rodzić na SOR-ach. Mnie ten pomysł przeraża. Nie wyobrażam sobie przepychania się przez tłumy pacjentów na SOR-ze, próbując ich przekrzyczeć, że jestem w ciąży i nie mogę czekać kilkunastu godzin tak jak oni. Co myślisz o tym rozporządzeniu?
To głupi pomysł. Projekt miał wejść w życie 1 stycznia, ale nie pojawiło się jeszcze rozporządzenie wykonawcze do niego (już po rozmowie, w piątek 16 stycznia, wiceminister Maciejewski ogłosił, że rozporządzenie jest podpisane i czeka na ogłoszenie; przepisy mają obowiązywać 14 dni po publikacji – przyp. KK). Jednym z jego głównych autorów jest wiceminister zdrowia Tomasz Maciejewski. To dla mnie niewyobrażalne, że coś takiego wymyślił właśnie ginekolog-położnik, który teoretycznie zna realia pracy.
Jest to prawdopodobnie odpowiedź na problem zamykania porodówek – to tak niepopularna decyzja, że wielu polityków boi się ją podjąć. Pod pozorem otwierania porodowych SOR-ów będzie dużo łatwiej zamykać oddziały.
Politycznie może to wygląda zasadnie. Zamkniemy porodówki, które mają mniej niż 400 porodów, powołując się na względy bezpieczeństwa i ekonomię. Damy za to inny produkt, żeby kobiety w ciąży nie martwiły się, że mają daleko do szpitala. Na mapie wyglądałoby to całkiem dobrze. Natomiast zupełnie nie wygląda to dobrze merytorycznie.
Żeby to było bezpieczne, to SOR należałoby wyposażyć w osobną salę, KTG, łóżko porodowe oraz osobną salę do cięć cesarskich. Jeśli kobieta zgłosi się z odklejonym łożyskiem, to jak ją przewieźć na oddział w większej miejscowości? Nie da się tego zrobić. Projekt zakłada obecność jednej położnej, a potrzebne są dwie oraz minimum jeden lekarz położnik. Do tego anestezjolog oraz neonatolog. Bo co z tego, że będzie obecny ginekolog, który wyjmie dziecko, jeśli nie będzie miał kto przeprowadzić resuscytacji?
Ponadto potrzebna jest karetka, wyposażona jak tzw. karetka N, czyli noworodkowa. W niej oprócz sprzętu muszą być lekarze.
W formie zaproponowanej przez ministerstwo – bez anestezjologa, położnika, z jedną położną, bez sali operacyjnej i możliwości wykonania cięcia cesarskiego – to projekt porażająco niebezpieczny. Nie znam i prawdopodobnie nie poznam ani jednej położnej, która zdecyduje się na pracę w takich warunkach. Nikt nie weźmie na siebie takiej odpowiedzialności.
Ta forma jest akceptowalna tylko w przypadku ciąż fizjologicznych. W takich ciążach możliwy jest poród w zasadzie w każdej lokalizacji i do tego rzeczywiście żaden lekarz nie jest potrzebny. Ale skąd mamy pewność, że takie pacjentki na tym SOR-ze się pojawią? Dlatego uważam, że pomysł ten wymaga modyfikacji, w obecnym kształcie jest nie do przyjęcia.
Jednak utrzymywanie małych oddziałów porodowych też nie jest bezpieczne dla kobiet. Lekarze nie mierzą się z trudniejszymi przypadkami, odsyłają je do większych ośrodków, a gdy już się taki zdarzy – nie mają wprawy. Zdarza się też, że anestezjolog pracuje przy porodach dorywczo i robi znieczulenie tylko wtedy, kiedy nie ma obowiązków na innym oddziale.
Jako dyrektorka medyczna w przeszłości i osoba kierująca zespołami medycznymi rozumiem potrzebę zamykania tych porodówek, na których przyjmuje się mało porodów. Te, gdzie przyjmuje się poniżej 300 porodów rocznie, nie powinny samodzielnie istnieć ze względów bezpieczeństwa, bo bardzo ważne są ćwiczenia i przygotowanie na rzeczy, które dzieją się rzadko. A także ze względów ekonomicznych, ponieważ utrzymywanie w gotowości oddziału ostrodyżurowego pochłania ogromną ilość pieniędzy przy bardzo małym zużyciu zasobów. Taki medyk-położnik siedzi na dyżurze i przyjmuje poród raz na 3 dni, a 50 km dalej odbywa się po 10 porodów dziennie i nie ma osób do pracy.
I taką porodówkę należy zamknąć?
Polska i jej mapa potrzeb zdrowotnych jest skomplikowana, nie ma jednego uniwersalnego rozwiązania. Wszystko zależy od zagęszczenia świadczeń, od ilości mieszkańców. Każde województwo powinno być osobno zanalizowane pod kątem mapy potrzeb.
W niektórych miejscach nie możemy sobie pozwolić na to, żeby zamknąć porodówkę nawet z mniej niż dwustoma porodami, bo będzie to niebezpieczne pod względem logistycznym. Wtedy bezpieczniejsze dla pacjentek jest utrzymanie takiej porodówki, to chociażby przykład Bieszczad.
W takich miejscach bardzo ważne jest ustawiczne szkolenie i dostęp do ćwiczeń-symulacji. Powinna tam pracować osoba z większym doświadczeniem, która dojeżdża co kilka dni i mogłaby szkolić kadry na miejscu. Mogłoby też funkcjonować takie rozwiązanie, że duży szpital ma pod sobą ten mniejszy szpital, na przykład 40 kilometrów dalej, i dba o rotację personelu. Wtedy takie rozwiązanie jest bezpieczne, bo personel część czasu pracuje w dużym ośrodku z wieloma różnymi porodami, a przez pewien czas w małym. Uważam, że powinniśmy iść w stronę takich rozwiązań.
Skoro nie da się ustalić średniej bezpiecznej odległości dla kobiety do porodówki, to skąd liczba 25 kilometrów w rozporządzeniu? Przy dobrej trasie karetką można je pokonać w mniej niż kwadrans.
To rozporządzenie ma być deklaracją „zobaczcie, zajęliśmy się problemem porodów w Polsce”. Myślę, że w ogóle nie porozmawiano na ten temat z położnymi i to rozporządzenie stanowi pokłosie zupełnego braku dialogu. Żadne praktykujące położne nie wypuściłyby czegoś takiego. Nie wiem, jak konsultant krajowa ginekologii i położnictwa może popierać taki pomysł.
Pojawiają się pomysły, by antykoncepcja była bezpłatna dla młodych kobiet, do określonego wieku. Tylko że w tej dyskusji pomija się kluczowy problem – fakt, że niemal wszystkie tabletki antykoncepcyjne nadal wymagają recepty. Dlaczego tak jest w Polsce, chociaż w pozostałych europejskich krajach są dostępne bez recepty?
A dlaczego tabletka dzień po nadal wymaga recepty? Za to w drogeriach, stojąc przy kasie, w metalowych koszyczkach z suplementami często leży viagra, którą można kupić bez problemu. Abstrahując od tego, do czego są używane te środki, to spójrzmy na ich profil bezpieczeństwa – co realnie może się stać mężczyźnie, który nieprawidłowo zażyje viagrę, a co kobiecie, która przyjmie jednorazowo większą dawkę progesteronu? Te ryzyka są nieporównywalne.
Uzyskanie recepty na środki antykoncepcyjne oznacza konieczność wizyty u lekarza. Jeśli zależy nam na szybkim terminie, to bardzo często prywatnej, a zatem płatnej. Więc nawet jeśli sam lek miałby być „darmowy”, to koszt i bariera dostępu wcale nie znikają. Bez zmiany zasad przepisywania antykoncepcji mówienie o jej powszechnej dostępności pozostaje w dużej mierze iluzją.
Tak, to wszystko niestety prawda. Część środków antykoncepcyjnych jest refundowana – to niewielka grupa preparatów z 30-procentową odpłatnością. W większości są to starsze leki. I chcę to jasno powiedzieć: nie twierdzę, że one są złe. Część z nich jest naprawdę w porządku, sama je stosuję w praktyce. Natomiast faktem jest, że większość nowoczesnych preparatów antykoncepcyjnych w Polsce jest dostępna bez refundacji.
Jeśli jednak przyjrzymy się bliżej temu, jak w Polsce myśli się o antykoncepcji, to problem robi się znacznie głębszy. Wystarczy zajrzeć do najnowszych wytycznych Polskiego Towarzystwa Ginekologów i Położników, które niedawno się ukazały. To dokument, który bardzo dobrze pokazuje, jak daleko jesteśmy od współczesnego, prozdrowotnego podejścia do planowania rodziny. Polskie wytyczne sprawiają wręcz wrażenie przewodnika po tym, jak skutecznie zniechęcić pacjentki do stosowania antykoncepcji.
Na czym polegają?
Zgodnie z zaleceniami Polskiego Towarzystwa Ginekologów i Położników, zanim lekarz włączy pacjentce antykoncepcję hormonalną, powinien: upewnić się, że pacjentka nie jest w ciąży, przeprowadzić pełne badanie podmiotowe i przedmiotowe, czyli zbadać zewnętrznie, wykonać pomiary antropometryczne i obliczyć BMI, zmierzyć ciśnienie tętnicze, posiadać aktualny wynik cytologii, wykonać badanie ultrasonograficzne (przezpochwowe lub przezbrzuszne), przeprowadzić pełne badanie ginekologiczne oraz zbadać piersi.
Poznanie wagi akurat jest zasadne, bo niektóre metody antykoncepcji słabo działają przy wadze powyżej 90 kg. Ale można zapytać kobietę, prawda? Za to wymóg aktualnej cytologii jako warunku przepisania antykoncepcji jest merytorycznie nie do obrony. Jeśli przychodzi 15-letnia dziewczyna po antykoncepcję, to ona często nawet nie rozpoczęła współżycia i nie powinniśmy jej pobierać cytologii.
W innych krajach też obowiązują takie wytyczne?
Wytyczne WHO są całkowicie odmienne od polskich. WHO jasno mówi o tym, że antykoncepcja powinna być jak najszerzej dostępna, prosta do wdrożenia i oparta na realnym bilansie korzyści i ryzyka.
Tymczasem nasze wytyczne to odpowiedź na pytanie, dlaczego w Polsce nie mamy normalnego dostępu do antykoncepcji, także tej bez recepty. Skoro sami ginekolodzy i położnicy uznają ją za tak niebezpieczną, że wymagają całego pakietu badań, to systemowo blokują jej dostępność. Gdy zestawimy to z sildenafilem, zwanym viagrą, trudno nie dostrzec rażącej nierówności.
Najbardziej bolesne w tym wszystkim jest to, że to my – ginekolodzy i położnicy – ponosimy dużą część odpowiedzialności za sytuację kobiet w Polsce. Oczywiście ogromną rolę odgrywa polityka, ale my także jesteśmy winni. Mam wrażenie, że jako środowisko w ogóle nie staramy się, by kobietom było łatwiej. A czasem wręcz pogłębiamy nierówności i utrudniamy dostęp do opieki. Co wiesz o sterylizacji kobiet i mężczyzn?
Kobiet jest zakazana, a mężczyzn nie.
Nieprawda. Powielasz to, co powielają też często ginekolodzy. Wazektomia nie jest zakazana, a zabieg sterylizacji można wykonać też u kobiety. Tylko że wazektomia jest reklamowana w internecie i na ulicach. Jestem jedną z niewielu ginekolożek w Polsce wykonujących podwiązanie jajowodów.
Prywatnie czy w szpitalu?
Jeśli chodzi o dostępność w ramach publicznego systemu, to zdarzało mi się wykonywać sterylizację przy okazji innych zabiegów – na przykład podczas cięcia cesarskiego. Natomiast jako osobny zabieg jest to w praktyce najczęściej procedura prywatna, wykonywana laparoskopowo.
Rozumiem, że gdyby była silna wola właśnie w środowisku ginekologów, ginekolożek, może jakaś wymiana pokoleniowa, to wtedy mamy szansę na zmianę.
Tyle, że kiedy spojrzymy na to, jak wygląda praktyka, ten optymizm szybko się kończy. Konsultantka krajowa mówi dziś publicznie, że dobrym rozwiązaniem są porody organizowane na SOR-ach. Polskie Towarzystwo Ginekologów i Położników publikuje zalecenia dotyczące antykoncepcji, które w praktyce utrudniają do niej dostęp. Na razie nie widać realnej chęci, by cokolwiek ułatwiać pacjentkom.
Problem polega na tym, że przez mur „betonowego położnictwa” jeszcze długo się nie przebijemy. Ten system jest bowiem głęboko feudalny. I owszem, młodzi lekarze często przychodzą do zawodu z ogromnym entuzjazmem, z nowymi pomysłami, z chęcią zmiany. Ale rzeczywistość bardzo szybko weryfikuje dziewięćdziesiąt kilka procent z nich. Kończy się to zazwyczaj na dwa sposoby: albo wyjeżdżają z Polski, albo – jeśli zostają – są stopniowo dociskani przez tych, którzy tworzą obecne wytyczne i hierarchie.
Boją się, że nie dostaną pracy w szpitalu. Że nie zdadzą egzaminu specjalizacyjnego. Że ktoś im zablokuje doktorat. Że zostaną wypchnięci z systemu. W efekcie rezygnują z prób zmiany kierunku i dostosowują się do obowiązujących zasad. Jest też druga grupa – taka, która przebrnie przez specjalizację, a potem jak najszybciej ucieka ze szpitala do praktyki prywatnej. Tam mogą pracować zgodnie ze swoją wiedzą, przekonaniami i etyką.
Ale system publiczny na tym traci. Niedawno stracił też ciebie. Tobie i twojemu mężowi nie przedłużono dwuletniego kontraktu. To był piąty konkurs z kolei, w którym startowaliście, i pierwszy raz, kiedy przegraliście – po tym, jak obniżono wymagania na te stanowiska. Uważasz, że to decyzja polityczna?
Mój mąż uważa, że tak. Ja myślę, że zadecydowały niespełnione marzenia naszych kolegów, a polityka się dołożyła.
Pracujesz w swojej prywatnej przychodni. Wrócisz do pracy w szpitalu?
Nie wiem. Odpowiadam na propozycje i jeżdżę na rozmowy, ale rozważam też inne możliwości. Niestety, szpitale publiczne są zarządzane politycznie. W większości szpitali dyrektorami są osoby z mianowania dokonywanego przez jednostki samorządowe takie jak Urząd Marszałkowski czy Rada Powiatu. Ludzie o tym nie wiedzą, ale taki dyrektor jednego dnia pracuje, a następnego dowiaduje się, że traci mianowanie i zostaje bez żadnych praw pracowniczych. Tacy dyrektorzy, dyrektorki są pod ogromną presją i często robią to, co każą im politycy.
Ale zdradzę Ci też, że znam pewną dyrektorkę, która ma jaja większe niż wszyscy faceci razem wzięci i z którą już niebawem rozpocznę kolejny rozdział starań o opiekę i równe prawa dla kobiet.
**
Gizela Jagielska – specjalistka ginekologii i położnictwa oraz specjalistka medycyny matczyno-płodowej. Od ponad 20 lat związana z praktyką kliniczną. Przez pierwszą dekadę pracowała na Uniwersytecie Medycznym, następnie przez kolejne 10 lat w Szpitalu Powiatowym w Oleśnicy. Przez około pięć lat pełniła funkcję dyrektorki medycznej. W trakcie kariery zawodowej sprawowała liczne funkcje kierownicze związane z działalnością oddziału, w tym koordynowała pracę położnictwa, bloku porodowego oraz oddziału patologii ciąży.

 Wspieraj
Wspieraj 

 Wspieraj
Wspieraj  Wydawnictwo
Wydawnictwo 
 Obserwuj
Obserwuj 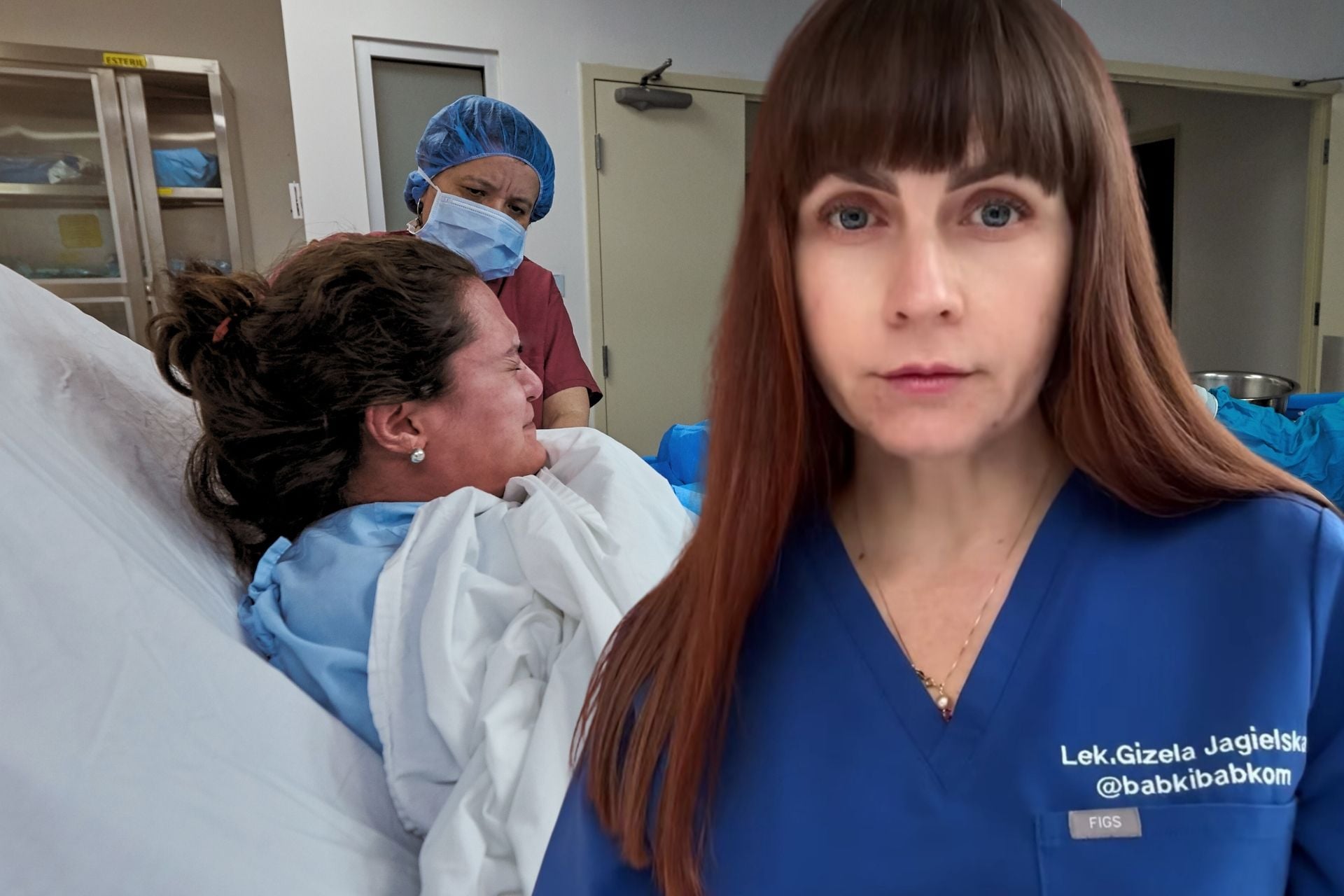














![Utracony kompas [o europejskiej lewicy]](https://krytykapolityczna.pl/wp-content/uploads/2026/03/plomienie_utracony_kompas-171x267.jpg)



!["Odwagi! [o zaangażowaniu młodych]" Dominika Lasota](https://krytykapolityczna.pl/wp-content/uploads/2026/04/odwagi-plomienie-okladka-173x267.jpg)









Komentarze
Krytyka potrzebuje Twojego głosu. Dołącz do dyskusji. Komentarze mogą być moderowane.